
変形性膝関節症はどんな人に多い?リスク因子やセルフチェック方法を解説
「変形性膝関節症はどんな人に多い?」
年齢を重ね、膝の痛みを感じ始めた方のなかには、このような疑問を持つことがあるかもしれません。
変形性膝関節症になりやすい人には特徴があります。
本記事では、変形性膝関節症のリスク因子や膝の健康度がわかるセルフチェック、治療方法や予防方法について解説します。
自身の膝に不安を覚え、医療機関の受診を検討している方は、本記事を参考にしてみてください。
目次
- 変形性膝関節症はどんな人に多い?
- 女性
- 高齢者
- 肥満の方(過体重)
- 外傷のある方
- 膝に負担をかける生活や仕事をしている方
- 変形性膝関節症とは
- 膝の健康セルフチェック方法
- 変形性膝関節症を診断する方法
- 変形性膝関節症の治療手段・予防方法
- 肥満による膝への負担を和らげるメディカルダイエット
- DMMオンラインクリニックにおけるメディカルダイエットの未承認医薬品等に関する注意事項
- マンジャロの未承認医薬品等に関する注意事項
- オゼンピック・リベルサスの未承認医薬品等に関する注意事項
- 変形性膝関節症に関するよくある質問
- 変形性膝関節症は若年層にもみられることがありますか?
- 生活習慣のなかで変形性膝関節症を予防する方法はありますか?
- 食生活のなかで変形性膝関節症を予防する方法はありますか?
- 変形性膝関節症の予防を踏まえた体重管理のコツはありますか?
- 変形性膝関節症を予防するためのおすすめの運動はありますか?
- 変形性膝関節症と他疾患との関連性はありますか?
- 変形性膝関節症を放置するとどのようなリスクがありますか?
- 変形性膝関節症の初期症状にはどのようなものが挙げられますか?
- 変形性膝関節症の発症に遺伝は関係ありますか?
- どのようなタイミングで受診すればいいでしょうか?
- 変形性膝関節症の主な原因はなんですか?
- 変形性膝関節症にはどのような治療法がありますか?
- 変形性膝関節症の痛みの感じ方を和らげるためにできることはありますか?
- 変形性膝関節症をケアするために日常生活で気をつけるべきことはありますか?
- 変形性膝関節症をケアするために膝は冷やすべきでしょうか?それとも温めるほうがいいでしょうか?
- 変形性膝関節症のリスク因子に当てはまる方は日々のケアが重要
変形性膝関節症はどんな人に多い?

変形性膝関節症は、以下の方に多いとされています。
- 女性
- 高齢者
- 肥満の方(過体重)
- 外傷のある方
- 膝に負担をかける生活や仕事をしている方
それぞれのリスク因子について、詳しく解説していきます。
女性
日本における変形性膝関節症の大規模な研究によると、膝関節症の有病率は54.6%であり、そのうち男性が42%、女性が61.5%とされています。
変形性膝関節症の罹患者が女性に多い理由のひとつは、女性のホルモンであるエストロゲンの加齢に伴う減少が関係すると考えられています。
エストロゲンの役割は、骨や軟骨、筋肉を健康に保つことです。
特に女性の場合、閉経後にエストロゲンの分泌量が急激に減るため、変形性膝関節症のリスクが高まります。
高齢者
変形性膝関節症の有病率は、男女ともに高齢になるにつれて高まることがわかっています。
健康な膝には、十分な厚みの軟骨や半月板があります。これらの役割は、クッションとなり、膝にかかる衝撃を和らげることです。
一方で、年齢を重ねると、軟骨の弾性力が失われたり、筋力が衰えたりします。そのため、少しずつ軟骨がすり減っていき、変形性膝関節症のリスクが上がります。
肥満の方(過体重)
肥満の方の場合、膝へダメージを与える可能性が高くなり、変形性膝関節症の罹患率が上昇すると考えられます。
一般的に、体重が1kg増加すると、膝への負担は3〜10kg大きくなるとされています。肥満は膝の変形を助長するため、食事管理や運動を徹底し、減量することが大切です。
外傷のある方
交通事故やスポーツなどで外傷が起こると、軟骨が傷み、変形性膝関節症に発展することがあります。変形性膝関節症を進行させる外傷の例としては、以下のとおりです。
- 骨折
- 靭帯断裂
- 半月板断裂
一方で、外傷後に早期治療ができれば、進行を止められる可能性もあります。
膝に負担をかける生活や仕事をしている方
正座やしゃがみ込むといった動作は、膝関節に影響を与えることがわかっています。
そのため、日常生活で正座やしゃがみ込みを頻繁にする方や、深い屈伸・ジャンプ・ひねりなどが起こりやすいスポーツをする方は、変形性膝関節症のリスクが高まると考えられます。
また、膝を曲げる機会が多い農業や林業、漁業関係に従事する方も変形性膝関節症の危険性が高いとされています。
変形性膝関節症とは
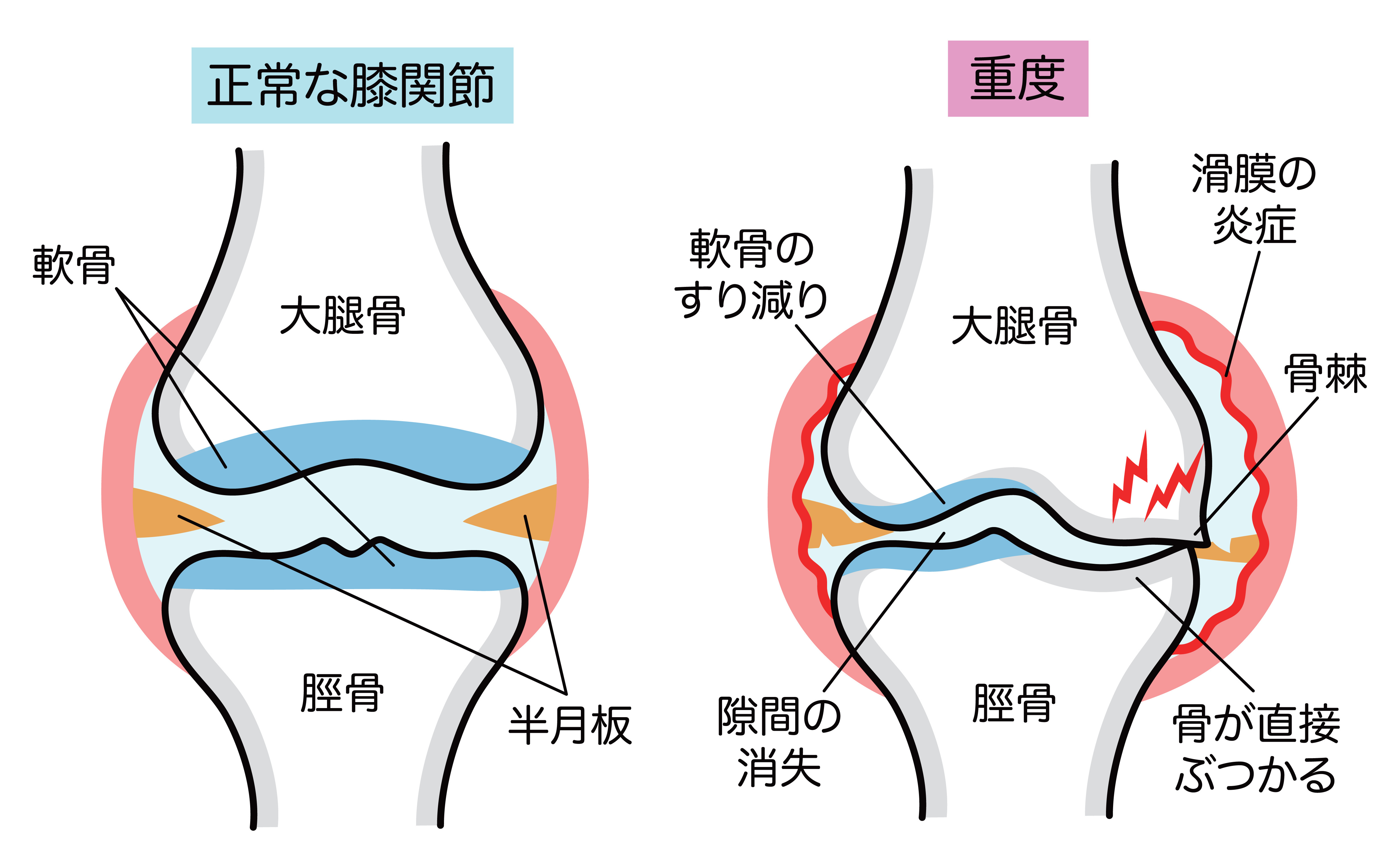
変形性膝関節症とは、膝関節の軟骨が摩耗し、炎症が生じることで痛みや腫れ・関節機能の低下を引き起こす病気です。
膝関節は、太ももの骨である「大腿骨」、すねの骨である「脛骨」、膝のお皿と呼ばれる「膝蓋骨」の3つから成り立っています。
また、関節の表面には軟骨があり、大腿骨と脛骨の間にある三日月の形をした半月板にはクッションの役割があります。
変形性膝関節症になると、初期から中期では、軟骨や半月板がすり減り、関節の隙間が狭くなります。さらに、滑膜が炎症を起こし、痛みや腫れが起こるのが特徴です。
病気が進行すると、軟骨のすり減りが加速し、下の骨同士が直接ぶつかって痛みが強くなります。また、骨の変形も進み、膝関節の形も変形していきます。
変形性膝関節症は、特に60〜70代にかけて罹患率が高まる疾患です。
高齢期になると、長年にわたり膝関節にかかる負荷が蓄積されており、軟骨のすり減りや骨の変形が進みやすくなります。
膝の健康セルフチェック方法

「最近、膝の調子がおかしいかも?」「少し痛み始めてきた」「階段の上り下りが辛い」
このように感じる方は、自身の膝が健康かどうかを確かめるために、以下のセルフチェックを活用してみてください。
| 設問 | 回答 | |
| 1.膝を曲げたり伸ばしたりしていると、膝の中で「ゴリッゴリッ」「コツコツ」「ギュッギュッ」といった音がする | はい | いいえ |
| 2.階段を下りているときに、不意に膝の力が抜けてしまう | はい | いいえ |
| 3.トイレのあと、立ち上がるのが苦痛。正座するときも辛い | はい | いいえ |
| 4.膝が完全に伸びきらず、平らなところで足を伸ばしても膝の裏が床にぴったりつかない | はい | いいえ |
| 5.以前は「がに股」ではなかったのにも関わらず「気をつけ」の姿勢をとると、両膝の間がこぶし1つ分離れる | はい | いいえ |
| 6.正座が全くできない | はい | いいえ |
| 7.運動し始めのときには膝が痛むが、続けていると痛みが取れていることが多い | はい | いいえ |
| 8.膝を曲げると、お皿の上が張った感じがして、少し膝が腫れている感じがする | はい | いいえ |
| 9.片手で太ももから膝に向けてしごいて、片方の手でお皿部分を押すと、お皿がコツコツ浮いた感じがする | はい | いいえ |
| 10.左右の膝の形が明らかに異なっている | はい | いいえ |
| 11.お皿が外側にずれている感覚がある | はい | いいえ |
| 12.膝がガクガクするので、いつも不安定な状態である | はい | いいえ |
チェック結果に関するコメントは以下のとおりです。
- 設問1〜3:半月板と呼ばれる膝の軟骨が断裂したときによくある症状
- 設問4〜7:変形性膝関節症と診断されることが多く、老化現象による症状
- 設問8〜10:膝の中に水がたまっている可能性がある変形性膝関節症や関節リウマチの典型的な症状
- 設問11〜12:膝の靭帯が切れている可能性がある。膝蓋骨亜脱臼や膝不安定状態のときによく見られる
特に4〜10の設問で「はい」と答える回数が多い方は、変形性膝関節症のリスクがあるかもしれません。
気になる方は、整形外科の病院やクリニックの受診をおすすめします。
変形性膝関節症を診断する方法

変形性膝関節症は、問診・診察・触診を踏まえ、膝関節内側の痛みや動きの制限・腫れ・変形・関節の安定性などを調べ、X線(レントゲン)撮影やエコー検査(超音波検査)をして診断します。また、患者さんの状態によっては、MRI検査もおこないます。
エコーではレントゲンで見られるような骨の変形だけではなく、関節液の貯留の有無、靭帯の損傷、炎症や半月板の損傷などもその場で確認することが可能です。また、膝を動かしながらエコーを確認することで、動きや負荷による痛みが出ていないかも評価できます。MTXスポーツ関節クリニックでは積極的にエコーでの診断及び関節の状態の評価を行っております。
炎症がひどく、関節液が濁っている場合は、偽痛風や関節リウマチ、化膿性膝関節炎などの合併を確認するために、血液検査を実施することもあります。
特に以下に該当する方のなかで、膝の痛みが気になる方は、医療機関で検査を受けましょう。
- 運動不足が続いている
- 膝を怪我したことがある
- 肥満または体重が増加傾向にある
- 正座やしゃがみ込む動作を日常的におこなう
- 建設・農作業・介護といった膝に負担がかかる仕事をしている
変形性膝関節症の治療手段・予防方法
症状が軽微の場合は、痛み止めの内服薬や外用薬を使用したり、膝関節内にヒアルロン酸を注射したりします。
また、大腿四頭筋(太ももの前の筋肉)を鍛える訓練や関節可動域改善訓練といった運動器リハビリテーション、膝を温める物理療法をおこなうこともあります。
再生医療としては、歯髄幹細胞上清液治療、PRP注射、体外衝撃波などの治療方法が挙げられます。
上記の治療法でも完治しない場合、関節鏡(内視鏡)手術や高位脛骨骨切り術、人工膝関節置換術などを検討することがあります。
なお、変形性膝関節症の予防方法は以下のとおりです。
- 正座をしない
- 膝を冷やさない
- 大腿四頭筋を鍛える
- 肥満であれば減量する
- 急に痛むときは冷やす
- 慢性化したら温めて血行を良くする
- 和式ではなく洋式トイレを使用する
日々の生活を送るうえで、取り組めることを実践していきましょう。
肥満による膝への負担を和らげるメディカルダイエット

メディカルダイエットは、肥満や体重増加に悩む方にとって、痩せやすい体質を目指せる治療方法です。
医学的・科学的根拠をもとに、医師のサポートが受けられるため、ダイエットの効果が出ない方や運動・食事管理がなかなか続かない方などに向いています。
DMMオンラインクリニックでは、主に以下の薬を処方しています。
| 薬 | マンジャロ | オゼンピック | リベルサス |
| 作用する受容体 | GIP/GLP-1 | GLP-1 | GLP-1 |
| 薬のタイプ | 週1回の自己注射 | 週1回の自己注射 | 毎日朝1回の内服 |
| 効果の出方 | ◎ | ◯ | ◯ |
| 使用上の主な注意点 | 1回1本使い切り | 1本(2mg)から、投与量をダイヤルで自己調整する | 起床時に空腹状態で内服する |
| こんな方におすすめ | ・薬の飲み忘れが不安・可能な限り効果を高めたい | ・薬の飲み忘れが心配・効果の強さを調整したい | ・注射に抵抗がある・可能な限り費用を抑えたい |
DMMオンラインクリニックのメディカルダイエットの料金は、プランや薬剤によって異なります。いずれも保険適用外の自由診療で、診察料は1,650円、配送料は550円です。(治療プランは一部抜粋しています)
自分に適した体重を目指し、膝への負担を効率的に減らしていきたい方は、以下のプランをご確認のうえ、メディカルダイエットを検討してみてください。
| GLP-1週1回注射プランオゼンピック(2mg) | ||
| 1本(1〜2ヶ月分) | 2本(2〜4ヶ月分) | 3本(4〜6ヶ月分) |
| 22,000円(税込24,200円/本) | 21,750円(税込23,925円/本) 【総額】47,850円 | 21,667円(税込23,833円/本) 【総額】71,500円 |
| GLP-1週1回注射プランマンジャロ(2.5mg・5mg・7.5mg・10mg) | |||
| 単月購入 | 1セット(1ヶ月分) | 2セット(2ヶ月分) | 3セット(3ヶ月分) |
| 【2.5〜10mg】29,000〜86,200円(税込31,900〜94,820円) | 【2.5〜10mg】28,091〜85,400円(税込30,900〜93,940円) | 【2.5〜10mg】28,500〜85,700円(税込31,350〜94,270円) 【総額】62,700〜188,540円 | 【2.5〜10mg】28,000〜85,200円(税込30,800〜93,720円) 【総額】92,400〜281,160円 |
| GLP-1毎日内服プランリベルサス(3mg・7mg・14mg) | |||
| 単月購入 | 1ヶ月ごと | 3ヶ月ごと | 6ヶ月ごと |
| 【3〜14mg】9,900〜32,800円(税込10,890〜36,080円) | 【3〜14mg】7,800〜23,700円(税込8,580〜26,070円) | 【3〜14mg】7,600〜23,667円(税込8,360〜26,033円) 【総額】25,080〜78,100円 | 【3〜14mg】7,200〜23,200円(税込7,920〜25,520円) 【総額】47,520〜153,120円 |
DMMオンラインクリニックにおけるメディカルダイエットの未承認医薬品等に関する注意事項
DMMオンラインクリニックにおけるメディカルダイエットの未承認医薬品等に関する注意事項は、以下のとおりです。
マンジャロの未承認医薬品等に関する注意事項
マンジャロは、2型糖尿病の治療薬として厚生労働省に承認されていますが、肥満症治療目的での処方は国内で承認されていません。
【入手経路等】
提携クリニックで処方するマンジャロは、国内医薬品販売代理店経由で購入しています。
【国内の承認医薬品等の有無】
マンジャロと同成分(チルゼパチド)の注射製剤が肥満症の治療薬として国内で承認されています。
【諸外国における安全性等に係る情報】
アメリカ食品医薬品局(FDA)において2型糖尿病治療薬として承認されています。副作用で主にみられるものは、吐き気、胸やけ、下痢、便秘などの胃腸障害ですが投与継続をすることで、それらの症状は緩和していきます。一般的には問題なく投与いただける方がほとんどです。極めてまれですが急性膵炎などの副作用もあります。
【医薬品副作用被害救済制度について】
万が一重篤な副作用が出た場合は、国の医薬品副作用被害救済制度の対象外となることがあります。
オゼンピック・リベルサスの未承認医薬品等に関する注意事項
オゼンピック・リベルサスは、2型糖尿病の治療薬として厚生労働省に承認されていますが、肥満症治療目的での処方は国内で承認されていません。
【入手経路等】
提携クリニックで処方するオゼンピック・リベルサスは、国内医薬品販売代理店経由で購入しています。
【国内の承認医薬品等の有無】
オゼンピック・リベルサスと同成分(セマグルチド)の注射製剤が、肥満症の治療薬として国内で承認されています。
【諸外国における安全性等に係る情報】
アメリカ食品医薬品局(FDA)において2型糖尿病治療薬として承認されています。副作用で主にみられるものは、吐き気、胸やけ、下痢、便秘などの胃腸障害ですが投与継続をすることで、それらの症状は緩和していきます。一般的には問題なく投与いただける方がほとんどです。極めてまれですが急性膵炎などの副作用もあります。
【医薬品副作用被害救済制度について】
万が一重篤な副作用が出た場合は、国の医薬品副作用被害救済制度の対象外となることがあります。
変形性膝関節症に関するよくある質問

変形性膝関節症に関するよくある質問とその回答は以下のとおりです。病気の概要や向き合い方について詳しく知りたい方は、参考にしてみてください。
変形性膝関節症は若年層にもみられることがありますか?
若年層でも変形性膝関節症を発症する可能性はあります。たとえば、膝に負担のかかるスポーツを続けていたり事故にあったりすると、若い方でも罹患することがあります。
生活習慣のなかで変形性膝関節症を予防する方法はありますか?
正座やしゃがみ込む動作が多い場合は、椅子に座ったり、ベッドを使用したりして膝への負担を減らすことが大切です。
食生活のなかで変形性膝関節症を予防する方法はありますか?
骨を強くしたり、筋肉をつけたりするために、以下の栄養素を積極的に摂取することが大切です。
| 骨を強くする栄養素 | 具体例 |
| ビタミンD | 鮭、サンマ、干ししいたけなど |
| ビタミンK | 納豆、キムチ、ほうれん草、小松菜など |
| カルシウム | 大豆製品、小魚、牛乳など |
| 筋肉をつけるためのサポートをする栄養素 | 具体例 |
| たんぱく質 | 卵、木綿豆腐、納豆など。 |
| ビタミンB6 | マグロ、カツオ、レバー、バナナなど。 |
また、毎日三度の食事の際には、栄養素をバランス良く摂取することが大切です。特に食事をとる際は、以下の基本形を意識しておきましょう。
- 主菜:肉・魚・大豆製品などのメイン料理
- 副菜:野菜・海藻・きのこなど
- 主食:ご飯・パンなど
- 乳製品:牛乳・ヨーグルトなど
- その他:果物など
変形性膝関節症の予防を踏まえた体重管理のコツはありますか?
体重が増加傾向にある方は、以下の内容を踏まえ、体重管理につながる食事を心がけてみてください。
- お酒を飲みすぎない
- 夜遅く・寝る前に食べない
- 食事は三食きちんと食べる
- お菓子やジュースなどの間食は控える
- 栄養バランスを踏まえ、腹8分目にする
- 野菜・きのこ類・海藻をたっぷり食べる
- ながら食い・早食い・まとめ食いを控える
- ゆっくりよく噛んで食べながら満腹感を得る
- エネルギーの高い脂身、揚げ物などを控える
変形性膝関節症を予防するためのおすすめの運動はありますか?
変形性膝関節症を予防するためには、以下の運動を取り入れることが大切です。
- ウォーキング:早歩きを20分程度続ける。
- ストレッチ運動:椅子に座って足と膝を伸ばして座り、膝を上からゆっくり20秒間押さえる。
- 膝を伸ばして力を入れる運動:椅子に座って片方の膝を伸ばして力を入れ、5秒間止める。
- 片足立ち運動:バランスが悪い場合は、片手でテーブルや椅子を持ちながら片足立ちをおこなう。
- スクワット運動:両手をテーブルに置き、後ろの椅子に座るように膝を曲げる。太ももに力が入ったところで少し止めてから再び立ち上がる。
変形性膝関節症と他疾患との関連性はありますか?
変形性膝関節症は、変形性腰椎症との合併率が高いとされています。また、変形性膝関節症により、高血圧や糖尿病を発症するリスクも高いことが報告されています。
変形性膝関節症を放置するとどのようなリスクがありますか?
変形性膝関節症を放置すると、最悪の場合、歩行困難になるリスクがあります。膝に異変がある場合は、速やかに医療機関を受診し、適切な治療を受けましょう。
変形性膝関節症の初期症状にはどのようなものが挙げられますか?
朝のこわばりや立ち上がり時の痛み、軽い違和感といった症状が挙げられます。進行すると、痛みが強まり、階段の上り下りや正座が困難になることもあります。
変形性膝関節症の発症に遺伝は関係ありますか?
変形性膝関節症は、遺伝的な要因も関係があると考えられています。遺伝により、骨の形や軟骨の質、関節の構造などが似ていることが関与しているとされます。
どのようなタイミングで受診すればいいでしょうか?
以下に該当する場合は、整形外科の受診をおすすめします。
- 膝に明らかな変形がみられる
- 膝の痛みが2週間以上続いている
- 膝の痛みが少しずつ強くなっている
- 膝が腫れたり熱感があったりしている
- 歩行・階段昇降・立ち座りなどに支障が出始めた
変形性膝関節症は、早期治療が重要です。気になる方は医師の診察を受けてください。
変形性膝関節症の主な原因はなんですか?
変形性膝関節症の主な原因は、以下のとおりです。
- 関節軟骨の老化
- 肥満
- 遺伝
- 外傷(骨折・靭帯損傷・半月板損傷など)
- 加齢
- 感染症の後遺症
特に年齢を重ねると、軟骨の弾力性が減り、関節が変形するリスクがあります。
変形性膝関節症にはどのような治療法がありますか?
症状が軽い段階では、痛み止めの内服薬・外用薬を使用したり、膝関節内にヒアルロン酸を注射したりすることがあります。
また、大腿四頭筋を鍛える訓練や関節可動域改善訓練といった運動器リハビリテーション、膝を温める物理療法も手段として挙げられます。
他にも、歯髄幹細胞上清液治療、PRP注射、体外衝撃波などの再生医療による治療方法もあります。
上記の治療法でも治らない場合、関節鏡(内視鏡)手術や高位脛骨骨切り術、人工膝関節置換術などを検討するケースがあります。
変形性膝関節症の痛みの感じ方を和らげるためにできることはありますか?
主に以下の方法が効果的です。
- 不安の解消
- 他症状の緩和
- 痛みの原因を把握する
- 十分な睡眠時間の確保
- 他者からの理解、ふれあい
- 痛みを紛らわせてくれるような活動
変形性膝関節症をケアするために日常生活で気をつけるべきことはありますか?
膝に負担をかけないような生活を心がけることが大切です。以下の内容を意識してみましょう。
- 正座を避ける
- 手すりを使う
- 長時間の歩行を控える
- 生活様式を洋式にする
- 長時間同じ姿勢をしない
- 杖や手押し車を利用する
- 重いものを持ち続けない
- 急に動く・止まる・ひねるといった動作を控える
変形性膝関節症をケアするために膝は冷やすべきでしょうか?それとも温めるほうがいいでしょうか?
突発的にズキズキ痛み出したり、腫れて熱を持つようになったりした場合は、痛みや炎症を抑える目的で冷やすことが効果的なケースがあります。
一方で、痛みや重だるい感覚が続く場合や、歩きすぎて足がだるかったりする場合は、温めるほうがいいこともあります。
温めることで、血流が増加し、筋肉や関節の硬さ、こわばりを和らげる効果が期待できるからです。
寒くなって痛みが出てきたり、クーラーや扇風機の風に当たって痛みが強くなったりした場合は、「お風呂にゆっくり浸かる」「足湯をする」といった方法を実践し、膝を温めてみてください。
変形性膝関節症のリスク因子に当てはまる方は日々のケアが重要

変形性膝関節症は、以下の方に多いと考えられています。
- 女性
- 高齢者
- 肥満の方(過体重)
- 外傷のある方
- 膝に負担をかける生活や仕事をしている方
特に肥満に該当する方の場合、体重が増加するたびに、膝への負担が大きくなるとされています。
当てはまる方は、適切な食事管理や運動を心がけることが大切です。また、メディカルダイエットによって効率的に痩せるのも手段のひとつです。
変形性膝関節症を予防・治療するためにも、自分に合う方法を選び、健康状態を維持しましょう。
【参考文献】
参考:
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 どのような人がなりやすいか
- 変形性膝関節症診療ガイドライン2023 資料P27:変形性膝関節症のリスク因子は存在するか
- 変形性膝関節症診療ガイドライン2023 資料P31:変形性膝関節症は他疾患との関連はあるか
- 大規模住民コホートROAD の概要
- 大規模住民コホートROAD の概要 図1変形性膝関節症の有病率
- 国立病院機構熊本医療センター|変形性膝関節症について 変形性膝関節症に対するリハビリテーション
- 変形性膝関節症診療ガイドライン2023 資料P27:変形性膝関節症のリスク因子は存在するか
- 日本整形外科学会|変形性ひざ関節症の運動療法 変形性ひざ関節症ってどんな病気?
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 変形性膝関節症とは
- 大規模住民コホートROAD の概要 図1変形性膝関節症の有病率
- 日本理学療法士協会|変形性膝関節症 セルフチェック
- 日本整形外科学会|変形性膝関節症 ●診断●
- 日本整形外科学会|変形性膝関節症 予防と治療
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 骨を強くする食事、筋肉をつける食事
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 バランスのとれた食事
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 体重を適切にする食事
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 なぜ変形性膝関節症に運動が必要か? 変形性膝関節症に対する運動の種類
- 変形性膝関節症診療ガイドライン2023 資料P31:変形性膝関節症と他疾患との関連はあるか
- 日本整形外科学会|変形性ひざ関節症の運動療法 変形性ひざ関節症ってどんな病気?
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 変形性膝関節症とは
- 日本整形外科学会|変形性膝関節症 予防と治療
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 痛みの感じ方を軽減する工夫
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 関節の保護:膝にやさしい暮らしを心がける
- 『膝いきいき教室』冊子版|変形性膝関節症の自己管理 冷やす?温める?