
中学生の投球障害肩|「まだ投げたい」息子の肩の痛み、放置して大丈夫?原因・症状セルフチェックと治療の選び方
息子の「肩が痛い」を放置しないで。中学生の投球障害肩との向き合い方
野球の練習後、息子さんが「肩が痛い」と顔をしかめる。アイシングで冷やしてみたり、マッサージをしてみたりしても、翌日になってもどこかスッキリしない——。大事な大会が目の前に迫る時期であればなおさら、「このまま投げさせて大丈夫なのか」「思い切って休ませるべきか」と悩まれる保護者の方は多いのではないでしょうか。
成長途中にある中学生の肩は、大人とは骨や軟骨の構造そのものが異なります。見た目にはわかりにくくても、内部は非常にデリケートな状態です。「一時的な筋肉疲労だろう」と自己判断して投球を続けた結果、痛みが長引き、今後のスポーツ活動にまで影響が及ぶケースも珍しくありません。
この記事では、投球障害肩(いわゆる野球肩)のメカニズムをわかりやすく解説するとともに、ご家庭で試せる症状のセルフチェック法、そして「もう少し様子を見るべきか、受診すべきか」を見極める具体的な判断基準をお伝えします。加えて、スポーツ整形外科で医師・理学療法士・トレーナーがどのように連携しながら診断から実戦復帰までをサポートするのか、その流れについても詳しくご紹介します。
お子様が安心して思い切りプレーできる日を取り戻すために、今日から何ができるか——一緒に確認していきましょう。
この記事の要点まとめ
- 成長期の肩は骨端線が残りデリケートで、投球による負担が腱板・関節唇・軟骨に蓄積しやすい
- 投球時の痛みが2週間以上続く・安静時も痛む・肩が上がらない場合は画像診断による評価を検討
- 医師・理学療法士・トレーナーが連携し、診断から全身機能の回復・フォーム修正まで段階的に復帰を支援
目次
- 投球障害肩の原因|中学生の肩で何が起きているのか
- 投球障害肩の症状セルフチェック|「投げてよい」と「休むべき」の分岐点
- 投球障害肩の治療と復帰ロードマップ|診断からフォーム修正・実戦復帰まで
- 家庭でできる支援と通院の目安|保護者が今日からできる5つのこと
投球障害肩の原因|中学生の肩で何が起きているのか
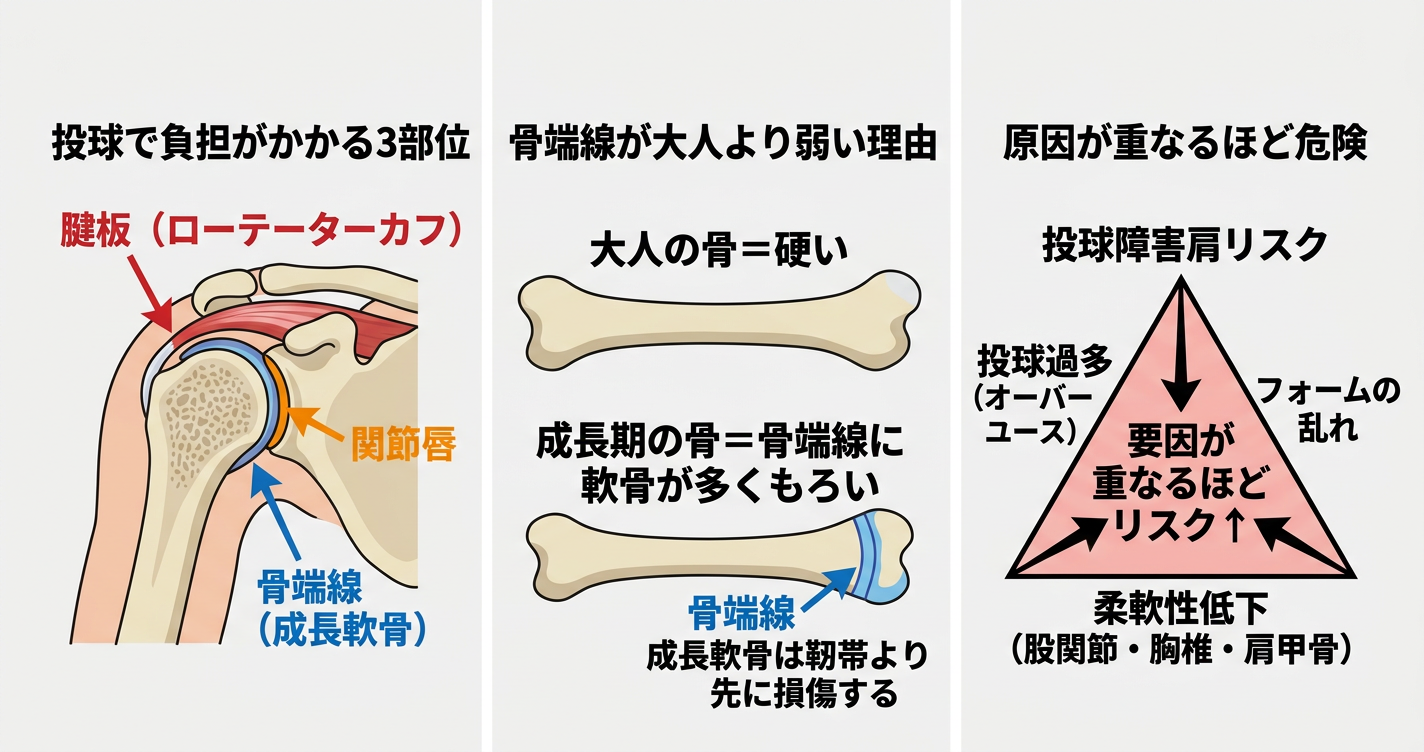
投球動作で肩にかかる負荷と損傷が起こる3つの部位
野球のボールを投げるという一連の動作は、実はとても複雑で、肩関節に大きなストレスがかかる運動です。とりわけ、腕を後方に振りかぶる「コッキング期」からボールを手放す瞬間、そして投げ終わりの「フォロースルー期」にかけて、肩には強い引っ張り、圧迫、そして捻りの力が一気に加わります。
こうした負荷が繰り返されることで、主に次の3つの部位に問題が生じやすくなります。
1. 腱板(ローテーターカフ):肩を安定させる役割を持つインナーマッスル群
2. 関節唇(かんせつしん):肩関節の受け皿の縁を構成する軟骨組織
3. 上腕骨骨端線(こったんせん):成長期にだけ存在する、骨を伸ばすための軟骨部分
「どこに負担が集中しているのか」を正確に見極めることが、その後の対応を左右する最初の一歩になります。
成長期の骨端線(成長軟骨)が大人より負担を受けやすい理由
中学生の肩の痛みを考えるうえで、とくに気をつけたいのが「リトルリーガーズショルダー(上腕骨近位骨端線離開)」と呼ばれる状態です。腕の骨の肩側に位置する成長軟骨(骨端線)に負荷が集中し、ズレや損傷を起こすものです。
大人の骨はすでに硬くなっていますが、成長期の中学生は骨端線に軟骨成分が多く残っています。周囲の靭帯や腱に比べて構造的にもろく、投球動作の捻りや引っ張りが繰り返されると、靭帯ではなく成長軟骨の方が先に耐えきれなくなる——これが大人の肩とは根本的に異なるポイントです。
「大人と同じくらいの負荷なら平気だろう」という基準ではなく、成長期ならではの身体の特性を踏まえた配慮が欠かせません。
フォーム不良・投球過多・柔軟性低下——原因が重なるほどリスクは上がる
投球障害肩は、「投げすぎ」だけで起こるものではありません。実際には、いくつもの要因が重なり合って発症リスクを押し上げていきます。
代表的な要因は「投球数の過多(オーバーユース)」。これに「フォームの乱れ」と「身体の柔軟性低下」が加わると、一気にリスクが高まるとされています。たとえば、股関節や胸椎(背骨)、肩甲骨まわりの動きが硬いと、下半身で生み出した力を腕へスムーズに伝えられません。その結果、肩や肘だけに頼る「手投げ」のフォームになりやすいのです。
局所にかかる過剰な負担、フォームの崩れ、そして身体機能の低下——これらが重なるほど肩への負担は蓄積していきます。痛みのある箇所だけでなく、全身のコンディションを総合的に見直す視点が大切です。
投球障害肩の症状セルフチェック|「投げてよい」と「休むべき」の分岐点
投球障害肩の症状を3段階で整理——軽度・中等度・重度の目安
「肩が痛い」と一口に言っても、段階によって取るべき対応はまったく違います。お子様の状態をおおまかにつかむための目安として、3段階に分けて整理しました。
- 軽度:練習後や投球後に違和感や軽い痛みがあるものの、翌日にはおさまっている。日常生活では特に支障を感じない。
- 中等度:投球中にも痛みがあり、全力で投げられない。球速が落ちたり、コントロールが乱れたりする。翌日まで痛みが残り、腕を高く挙げる動作でも痛みを感じる。
- 重度:投球していない安静時にも痛みがある。夜間、寝ているときにズキズキする。腕が上がらない、あるいは特定の角度で強い痛みが走り動かせない。
中等度以上に該当する場合は、すぐに投球を中止し、専門の医療機関への相談を検討してください。
家庭でできる4つの簡易テスト——肩の可動域と圧痛のセルフチェック法
自宅で安全に行えるセルフチェックをご紹介します。無理に動かす必要はありません。痛みのない範囲で、左右の差を比べてみてください。
1. 外旋・内旋の左右差チェック:仰向けに寝て、肘を90度に曲げた状態で腕を外側・内側に倒す。痛みのある側だけ倒れにくくなっていないかを確認。
2. 結帯動作(けったいどうさ):背中に手を回して、エプロンの紐を結ぶようなポーズをとる。背中のどの高さまで手が届くか、左右で比べる。
3. バンザイの姿勢:両腕を真っ直ぐ、耳の横まで挙げてみる。途中で引っかかる感覚や痛みがないか観察。
4. 圧痛の確認:肩のやや外側(上腕骨の上あたり)を指で軽く押す。ピンポイントで強い痛みが走るかどうかをチェック。
これらで明らかな左右差や痛みが見つかった場合、肩の内部に負担が蓄積している可能性があります。あくまで簡易的なチェックですので、気になる所見があれば医療機関で正確な評価を受けてください。
画像検査のない経過観察が長引くと判断が遅れることも——受診を検討すべき3つのサイン
「まず冷やして、近所の施設でマッサージしてもらおう」。そう考える保護者の方は少なくないでしょう。ただ、成長期の肩の痛みに関しては、画像診断を行わないまま経過観察を続けることで、骨端線の損傷など根本的な問題の把握が遅れてしまうケースがあります。
とくに次の3つのサインが見られるときは、状態を慎重に見極める必要があるため、スポーツ整形外科への早めの受診を検討してください。
1. 安静時にも痛みがある(何もしていなくても痛い、夜眠れないほど痛む)
2. 投球時の痛みが2週間以上にわたって続いている
3. 日常の動作で肩が上がらないほどの可動域制限がある
骨や軟骨の状態を正確に把握するには、画像検査が可能な医療機関での評価が大切です。

投球障害肩の治療と復帰ロードマップ|診断からフォーム修正・実戦復帰まで
ステップ1:画像診断で損傷の種類と重症度を把握する
医療機関を受診すると、まず医師の診察に続いて画像診断が行われます。レントゲン検査で骨や骨端線(成長軟骨)の状態を確認し、さらに必要に応じて超音波(エコー)やMRIを使い、レントゲンだけでは把握しきれない腱板・関節唇・靭帯といった軟部組織の状態を細かく評価していきます。
「どこに、どの程度の負担がかかっているのか」——ここを明確にすることが、どのくらいの休養が必要か、どんなリハビリを組むかといった治療方針の出発点になります。
ステップ2:理学療法士によるリハビリ——肩だけでなく全身の機能を整える
診断結果をもとに、理学療法士が中心となるリハビリテーションが始まります。投球障害肩というと「肩だけの問題」に思えるかもしれませんが、実際には別の部位の機能低下が原因に絡んでいることが珍しくありません。
痛みを和らげるための物理療法やインナーマッスルのトレーニングはもちろん、肩甲骨の動きの調整、胸椎(背骨)の柔軟性を高めるエクササイズ、股関節の可動域を広げるメニューなど、全身の機能を包括的に立て直すプログラムが組まれます。投球で求められる「身体の連動性」を取り戻すことが、同じ痛みを繰り返さないための重要な取り組みとなります。
ステップ3:トレーナーによる投球フォーム修正と段階的な投球負荷管理
身体機能の状態が整ってきたら、いよいよ実戦復帰を見据えたフェーズへ移ります。ここで中心的な役割を果たすのが、スポーツ現場を熟知したトレーナーです。
実際の投球動作をチェックし、肩に過度な負荷がかかるフォーム——手投げや肘下がりなど——を修正していきます。復帰は「いきなり全力投球」ではなく、ネットスローから段階的にスタート。距離・球数・強度を少しずつ引き上げる「投球復帰プログラム(スローイングプログラム)」にそって、大会のスケジュールも考慮しながら無理のないペースで進めます。
医師・理学療法士・トレーナーの連携がもたらすメリット
スポーツ整形外科の特徴のひとつは、医師・理学療法士・トレーナーという3職種が密に情報を共有しながら一人の選手をサポートできる体制にあります。
「診断は病院、リハビリは別の施設、投球練習はチーム任せ」——こうした分断型の対応では、情報がうまく共有されず、復帰のタイミングを見誤るリスクが出てきます。カルテや身体評価のデータを常に共有し、医学的な評価から機能の立て直し、グラウンドレベルの動作指導までを一貫して管理する体制があることで、安全で計画的な復帰を目指しやすくなります。
家庭でできる支援と通院の目安|保護者が今日からできる5つのこと
通院頻度と復帰までの期間の目安——軽度・中等度・重度別に整理
「どのくらいの頻度で通えばいいのか」「復帰までどれくらいかかるのか」。保護者の方が最も気になるポイントではないでしょうか。状態別のおおよその目安をまとめました。
- 軽度:週1回ほどのリハビリ通院で、数週間をかけて段階的に復帰を目指すケースが一般的です。
- 中等度:週1〜2回のリハビリ。炎症を鎮める期間も含め、1〜2ヶ月ほどかけて身体機能とフォームの立て直しを進めることが多いとされています。
- 重度(骨端線損傷など):数ヶ月単位で投球を制限(ノースロー調整)する場合も。この期間中は、肩に負荷のかからない下半身や体幹のトレーニングを週1〜2回の通院で並行して行います。
※上記はあくまでも一般的な目安です。個々の状態によって対応は異なりますので、担当医との相談のうえで進めてください。
自宅ケア・投球数管理・指導者との共有——保護者の役割チェックリスト
治療の効果を引き出すうえで、家庭でのサポートは大きな力になります。今日から取り組めるアクションを5つ、チェックリスト形式でまとめました。
- [ ] セルフストレッチの継続:理学療法士から教わったメニューを毎日コツコツ。保護者が声をかけてあげるだけでも、お子様のモチベーションは変わります。
- [ ] 痛みの変化を記録する:「今日はどこが、どの程度痛かったか」をメモしておき、受診時に伝える。状態の変化を正確に把握する手がかりになります。
- [ ] 投球数を記録する:練習や試合での球数を把握し、オーバーユースの防止に役立てましょう。
- [ ] 指導者への情報共有:医師の評価内容や、「今はここまでならOK(投球は制限、ランニングは可など)」という具体的なラインを、監督やコーチへ正確に伝えてください。
- [ ] 焦る気持ちへの寄り添い:思い切りプレーできない期間は、選手本人にとって大きなストレスです。前向きな声かけで気持ちを支えてあげてほしいと思います。
「大会に間に合わせたい」ときこそ早期受診が近道になる
「病院に行ったらストップがかかるかもしれない」。その不安から受診をためらう保護者の方もいらっしゃるかもしれません。けれど、痛みを抱えたまま無理を重ねた結果、長期の離脱につながってしまうケースは決して少なくないとされています。
大会に間に合わせたいという思いがあるからこそ、早い段階で正確な評価を受け、お子様に合ったリハビリプランをスタートさせることが、結局は着実な復帰への近道になります。お子様の肩の痛みが気になる方は、まずはスポーツ整形外科でご相談ください。今後の具体的な道筋を、一緒に組み立てていきましょう。
よくある質問
Q. 痛みが引いたので投球を再開しても大丈夫でしょうか?
A. 自己判断での再開には注意が必要です。表面的な痛みがおさまっていても、内部の組織にまだ負担が残っている可能性があります。再開前にまず医療機関で状態を確認し、段階的な復帰プランに沿って進めることをおすすめします。
Q. 投球障害肩で手術が必要になることはありますか?
A. 中学生の場合、多くは保存療法(リハビリテーションや一定期間の投球制限)で対応するケースが一般的とされています。ただし、状態を把握しないまま時間が経過し進行してしまうと、まれに手術的な対応が選択肢に入ることもあるため、気になる症状があれば早めにご相談ください。
Q. 整骨院と整形外科ではどのような違いがありますか?
A. 整形外科ではレントゲンやMRI、エコーといった画像検査を用い、骨や関節の内部状態を評価したうえで医学的な診断を行います。今の肩がどのような状態にあるのかを明確にし、適切な方針を立てるためにも、まずは整形外科での評価を受けることが大切です。
Q. 投球を休んでいる間、練習にはまったく参加できませんか?
A. 肩に負担がかかる投球動作は制限が必要ですが、下半身の強化メニューや体幹トレーニングなど、取り組める内容はたくさんあります。医師や理学療法士のアドバイスをもとに、復帰後を見据えた身体づくりの時間として活用することは十分に可能です。
 医師 MTXスポーツ・関節クリニック 院長 阿多由梨加 |
資格・所属学会
日本整形外科学会
日本整形外科スポーツ医学会 日本臨床スポーツ医学会 日本小児整形外科学会 日本整形外科学会認定専門医(第122753号) 医学博士 日本スポーツ協会認定スポーツドクター 2017年〜自転車競技日本代表チームドクター |